Wir können es schaffen, die Corona-Pandemie ohne weitere Lockdowns zu beherrschen.
Wann eine Herdenimmunität durch den Einsatz von Impfstoffen erreicht wird, ist unklar. Jede Ansteckung bedeutet unnötiges Leid – daher müssen wir Infektiöse frühzeitig erkennen und somit Infektionsketten möglichst effektiv unterbrechen. Deutschland läuft jedoch derzeit der Welle der Ansteckungen hinterher: Mit den aktuellen Testmöglichkeiten werden Infektiöse meist erst zum Ende der ansteckenden Phase oder gar nicht entdeckt, sodass die Isolation oft zu spät kommt oder ausbleibt. Die Folge sind viele prä-/asymptomatische, aber auch symptomatische Übertragungen durch späte Testergebnisse oder das Ignorieren von milden Symptomen. Zusätzlich kommen die Gesundheitsämter mit dem Nachverfolgen von Kontakten und Verordnen von Quarantäne beim derzeitig hohen Inzidenzniveau nicht nach. Dies führt dazu, dass die Fallzahlen und vermutlich auch die Dunkelziffer auf hohem Niveau stagnieren.
Forscher:innen von den Universitäten Harvard und Colorado haben bereits im Sommer einen Weg aufgezeigt, diesen letzten Flaschenhals durch regelmäßige Anwendung von Schnelltests deutlich zu erweitern. Neueste Forschungen zu Schnelltests zeigen: Eine darauf aufbauende Teststrategie kann die Pandemie effektiver eindämmen.
Tests an unterschiedliche Anforderungen ausrichten
Labortest, Point-of-Care-Test (POCT) oder Heimtest? PCR-, Antikörper- oder Antigen-Test? Oder sogar CRISPR-, LAMP-, Mikroskopie- oder Chip-basiert? Es gibt viele Möglichkeiten, auf SARS-CoV-2 zu testen. Doch wann ist welcher Test anzuwenden und welche Anforderungen müssen an Tests für verschiedene Situationen gestellt werden? Hier beschreiben wir, wie eine sinnvolle Teststrategie aussehen könnte – basierend auf drei fundamental unterschiedlichen Test-Zielen und dementsprechend unterschiedlichen Test-Anforderungen (inspiriert durch Prof. Carl Bergstrom, “Proactive COVID-19 testing to mitigate spread“). Die Test-Ziele benötigen eine unterschiedlich hohe Anzahl von Tests und können daher nur stufenweise erreicht werden:
-
Individuelle Diagnostik
-
Türöffner-Tests
-
Public-Health-Screening
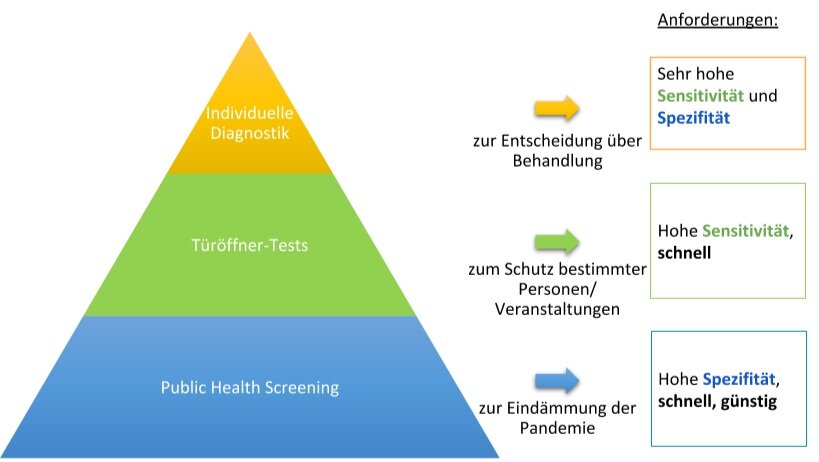
Stufe 1: Individuelle Diagnostik
In der ersten Stufe ist das Ziel die individuelle Diagnostik: Jede Person mit einem konkreten Infektionsverdacht, z.B. aufgrund typischer Symptome, sollte für eine individuelle Therapieentscheidung eine sichere Diagnose erhalten. Hierzu eignen sich besonders Labortests wie die PCR, da diese über eine sehr hohe Sensitivität und Spezifität verfügen. Nachteile der PCR sind jedoch hohe Kosten, meist umfangreiche Logistik und ein spätes Testergebnis (oft erst nach mehreren Tagen), personeller Aufwand und begrenztes Testmaterial. Die PCR-Kapazitäten sind endlich und sollten daher für die individuelle Diagnostik reserviert bleiben. Auch jeder positive Schnelltest im Gesundheitsbereich oder bei systemrelevanten Zusammenkünften sollte mit einem PCR-Test bestätigt werden.
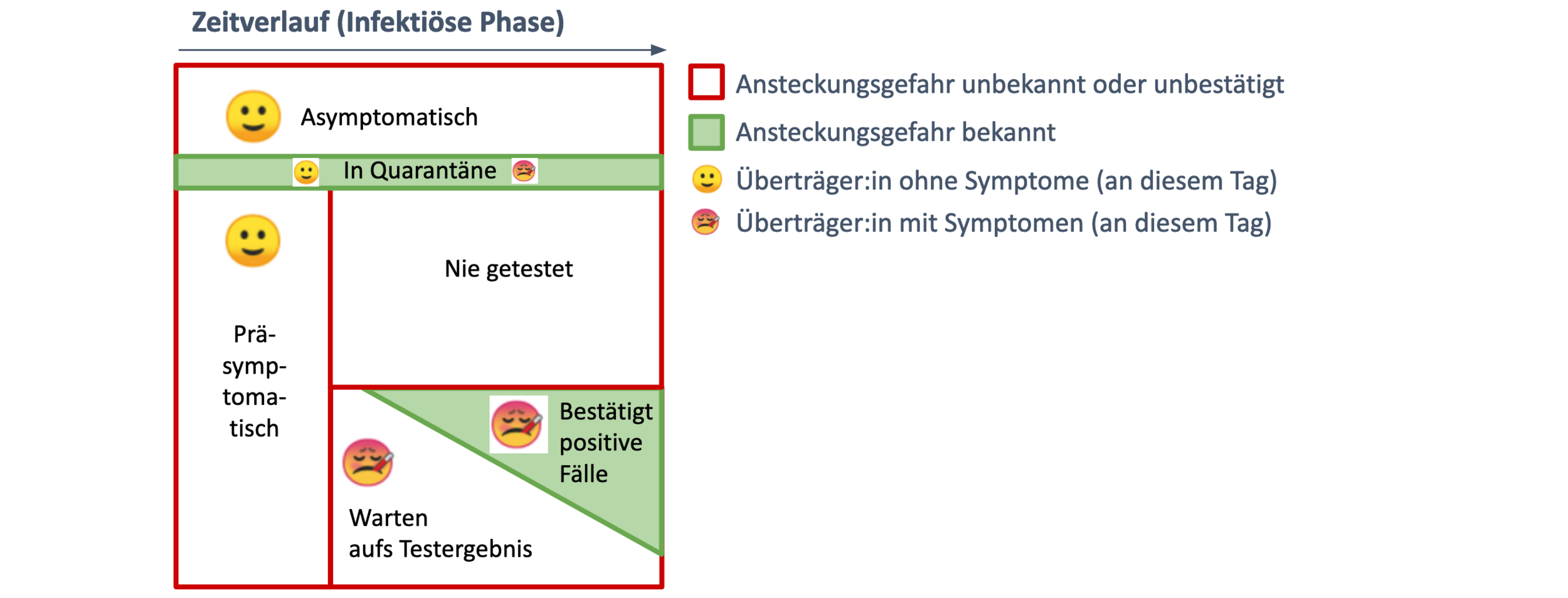
Zur Zeit wird jedoch versucht, die Pandemie überwiegend durch PCR-Tests in Kombination mit Kontaktverfolgung durch die Gesundheitsämter einzudämmen. Dies ist aber bei hohen Fallzahlen nicht mehr möglich, die Dunkelziffer steigt. Was die COVID-19-Pandemie zudem besonders heimtückisch macht, ist die Verbreitung durch prä- und asymptomatisch Infizierte, also Personen, die (noch) gar keine Symptome haben und somit auch nicht wissen, dass sie gerade ansteckend (infektiös) sind. Auch die Wartezeit auf Testergebnisse sorgt dafür, dass viele Patient:innen während eines Großteils ihrer ansteckenden Phase nicht (sicher) wissen, dass sie bereits andere Menschen infizieren können.
Somit reichen das alleinige Testen und Isolieren von symptomatischen Patient:innen nicht aus, um eine wirksame Eindämmung der Pandemie zu erzielen. Diese und damit auch der Schutz der Risikogruppen können u.E. nur durch das zusätzliche Testen von symptomfreien Personen funktionieren. Dies bedarf jedoch eines an die Testverfügbarkeit angepassten Testkonzepts.
Stufe 2: Türöffner-Tests
Nach der individuellen Diagnostik ist – bei begrenzter Testverfügbarkeit – der Schutz der Risikogruppen und die Vermeidung von Superspreading-Events bei unvermeidbaren Versammlungen besonders relevant. In der zweiten Teststufe “Türöffner” lässt sich mittels Point-of-Care-Tests (POCT) die Wahrscheinlichkeit von Viruseintragungen z.B. in Pflegeeinrichtungen und Krankenhäuser und von Virusübertragungen bei Veranstaltungen bedeutend reduzieren.
POCT liefern direkt vor Ort schnelle und relativ zuverlässige Ergebnisse, sind aber nur durch medizinisch geschultes Personal durchzuführen (Nachtrag: Arztvorbehalt wurde aufgehoben). Als POCT eignen sich v.a. sensitive Antigentests (aber auch je nach Situation spezielle PCRs, CRISPR-basierte Methoden oder isothermale Verfahren wie die LAMP-Technologie). Für eine schnelle Testung vor Ort lässt sich in dieser Stufe auch ein gewisser Verlust an Spezifität in Kauf nehmen, die Sensitivität sollte weiterhin möglichst hoch sein. So wäre es beispielsweise problematischer, wenn ein:e Pflegeheimbesucher:in fälschlicherweise nicht als infektiös erkannt wird, obwohl er/sie ansteckend ist, als wenn er/sie fälschlicherweise positiv gemeldet wird, obwohl er/sie nicht infiziert ist. Im ersten Fall könnte er/sie die Erkrankung in die Einrichtung eintragen, im letzten Fall würde er/sie den Besuch lediglich bis zum Erhalt des Bestätigungstests (idealerweise PCR) aufschieben.
Das Bundesministerium für Gesundheit (BMG) hat im Oktober die nationale Teststrategie für SARS-CoV-2 um genau diese POCT erweitert, um einen verbesserten Schutz vor Viruseintragungen, insbesondere in Pflegeeinrichtungen, zu gewährleisten. Wir vom Team RapidTestsDE begrüßen diesen Schritt.
Bei ausreichender Testkapazität wäre es in dieser Stufe anschließend möglich, einen Roll-Out der POCT auch in andere Bereiche des öffentlichen Lebens zu veranlassen. So könnten Schulen und KiTas, größere und kleinere, berufliche und öffentliche Veranstaltungen, Restaurant- und Kinobesuche sicherer gestaltet werden, um nur einige Beispiele zu nennen.
Stufe 3: Public-Health-Screening
Die Stufe des Public-Health-Screening rückt erst langsam in den Fokus von Politik und Öffentlichkeit. Sie beruht auf der hochfrequenten Testung großer Teile der Bevölkerung mit massenhaft verfügbaren, schnellen und günstigen Selbsttests und anschließender Selbstisolation bei positivem Ergebnis. Im Rahmen eines Public-Health-Screening-Ansatzes könnten somit infektiöse Personen frühzeitig erkannt und isoliert werden, bevor sie weitere Infektionsketten auslösen. Für so ein Screening bräuchte es nicht einmal besonders sensitive Tests.
Eine Modellierung des amerikanischen Epidemiologen Dr. Michael Mina und Kolleg:innen zeigt, dass die Regelmäßigkeit und Schnelligkeit des Testens jeweils entscheidender zur Pandemieeindämmung beiträgt als die Sensitivität der Tests. Durch eine hochfrequente Nutzung von Schnelltests könnten deutlich mehr Menschen in ihrer ansteckenden Phase erkannt werden als durch niederfrequente Nutzung besonders sensitiver Labortests (bestätigt durch Bergstrom et al.). Weiterhin könnten durch eine Präselektion mittels Schnelltests die Laborkapazitäten von PCR-Tests geschont bzw. sinnvoller eingesetzt werden.
Zudem regen wir die Anwendung von Schnelltests im Rahmen einer effektiven Clusteridentifizierung an. Prof. Christian Drosten schlug mehrfach die Cluster-Strategie vor, bei der man sich im Rahmen der Kontaktnachverfolgung auf Infektionscluster als Quelle von sogenannten “Superspreading”-Events, die die Pandemie wahrscheinlich im Wesentlichen treiben, konzentriert. In diesem Szenario könnten Schnelltests einen besonderen Nutzen bei der schnellen Erkennung von Infektionsclustern erbringen.
Neue, unabhängige Validierungsstudien und Praxisberichte haben gezeigt, dass die hier üblicherweise verfügbaren/genutzten Antigen-Schnelltests eine hohe Spezifität (≥99,5%) und sehr gute Sensitivität (≥95%) bei ansteckungsrelevanten Viruslasten aufweisen und damit fast alle Infektiöse erkennen können – selbst bei einem angeleiteten Selbstabstrich aus der vorderen Nase, der regelmäßig zu Hause durchgeführt werden kann. Bei ausreichender Kapazität der aktuell verfügbaren Tests wäre ein breites Public-Health-Screening demnach ein (additiver) Baustein zur Eindämmung der Pandemie und zur Normalisierung des gesellschaftlichen Lebens.
Darüber hinaus steht inzwischen die Idee im Raum, einfache Riechtests als erste Stufe einer solchen Screening-Strategie zu nutzen, da der Verlust des Riechvermögens bei standardisierter Testung öfters festgestellt werden kann als bei einer einfachen Symptomabfrage. Obwohl hier noch unklar ist, wie früh dieses Symptom relativ zur ansteckenden Phase auftritt, könnte der Test als Add-on mithelfen, die Pandemie einzudämmen, und ein positives Kosten-Nutzen-Verhältnis aufweisen, insbesondere wenn wir nicht in der Lage oder bereit sind, Antigen-Schnelltests in entsprechend großer Stückzahl herzustellen.
Zwischenfazit
Seit Beginn der Pandemie hat Deutschland die nationale Teststrategie bereits von Stufe 1, der individuellen Diagnostik, zu Stufe 2, der Türöffner-Strategie mittels POCT, weiterentwickelt. Die Teststrategie sollte hier nicht stehen bleiben, sondern mit geeigneten Selbsttests in naher Zukunft in Stufe 3 übergehen. Andernfalls halten wir weitere regelmäßige Phasen strikter Einschränkungen wie jetzt im November/Dezember 2020 für wahrscheinlich.
Was fehlt noch zur Umsetzung einer Public-Health-Strategie zur Pandemieeindämmung mittels Selbsttests?
-
Auch in Deutschland muss klar zwischen Tests auf Infektion (Stufe 1) und Tests auf Infektiosität (Stufe 2 und 3) unterschieden werden. Durch die Einbindung von Antigen-Schnelltests in die nationale Teststrategie sind wir in diesem Punkt schon deutlich weiter, aber viele Entscheidungen werden noch ohne gedankliche Trennung dieser Stufen getroffen.
-
Die Anforderungen an Infektiositäts-Tests können bezüglich Sensitivität und Spezifität andere sein als für diagnostische Tests, um in Abwägung mit Testfrequenz, Testindikation und Testkosten die bestmögliche Teststrategie zu ermöglichen. Insbesondere wenn man Infektiositätstests nicht als Türöffner (Stufe 2), sondern zum regelmäßigen Screening asymptomatischer Personen (Stufe 3) einsetzt, können die Sensitivität und damit die Kosten deutlich niedriger sein und weniger invasive Probenarten genutzt werden.
-
Tests auf Infektiosität sollten in der finalen Ausbaustufe (Stufe 3) nicht nur als POCT, sondern auch als Selbsttest für zu Hause verfügbar gemacht werden (setzt Änderung MPAV wie bei HIV oder Ausnahmeregelung durch das RKI voraus; das BMG hat eine solche Änderung in Aussicht gestellt, sobald entsprechende Produkte entwickelt sind und genug Tests zur Bedienung von Stufe 1 und 2 verfügbar sind). Eine solche Strategie würde um Größenordnungen mehr Tests benötigen, als derzeit diskutiert werden, käme aber potenziell auch mit deutlich billigeren Tests (0,50 – 2,00 €) aus.
-
Nur durch politisch initiierte Maßnahmen (ähnlich wie für Masken und Impfstoffe) wird es eine Motivation der Industrie geben, eine Massenproduktion von kostengünstigen Tests anzustreben. Mittelständler:innen aus Deutschland, die technisch in der Lage wären, solche Tests herzustellen, befürworten im privaten Gespräch unsere Strategie, entscheiden sich jedoch kommerziell dagegen, simple Schnelltests herzustellen, weil die “Produktion für die kurzfristige Krise mit unbekanntem, aber absehbarem Ende“ ein zu hohes finanzielles Risiko darstellt. Andere Hersteller:innen werden zwar aktiv, priorisieren aus Marketing-Gesichtspunkten aber Qualität vor Quantität.
-
Die Kostenübernahme der Tests muss politisch entschieden werden, wobei zu bedenken bleibt, dass bei erfolgreicher Pandemieeindämmung auch der volkswirtschaftliche Nutzen die entstehenden Kosten um ein Vielfaches übersteigt.
Unterzeichner: Das RapidTestsDE-Team
Dr. Aileen Hochhäuser, Redakteurin und Arzneimittelwissenschaftlerin
Alex Beisenherz, Arzt
Dr. Cathleen Pfefferkorn, Virologin
Christian Erdmann, Ernährungswissenschaftler
Dr. Jonas Binding, Biophysiker
Marc Bota, Arzt, Leiter Intensivstation
Aktualisiert am 18.12.2020
